Гайморова пазуха и зубы – возможные проблемы и методы лечения
Гайморовы пазухи и верхние зубы: опасное соседство
Гайморова пазуха является самой объемной их всех придаточных синусов носа. Ее максимальный объем, в зависимости от размеров костей лицевого скелета, может достигать 10 куб. сантиметров. То есть практически вся толща верхнечелюстной кости до самого альвеолярного отростка содержит в себе парные воздушные полости.С медиальных сторон они сообщаются с носовой полостью через узкие каналы шириной 1 мм, выстланные слизистой оболочкой. А дно верхнечелюстных синусов обращено в сторону верхнего зубного ряда.
Такое расположение гайморовых пазух представляет опасность при стоматологических манипуляциях с верхними зубами. У каждого человека длина их корней может быть различна. У одних людей корни не доходят до дна гайморовой пазухи на 1 сантиметр, а у других пронизывают весь альвеолярный отросток и заканчиваются в полости, даже приподнимая слизистую оболочку.
Именно в таких ситуациях врач-стоматолог должен быть особо внимательным и осторожным, чтобы избежать опасного осложнения, перфорации, или прободения, гайморовой пазухи.
Прободение дна верхнечелюстного синуса, его причины
Из всего верхнего зубного ряда наиболее близко к верхнечелюстным синусам располагаются малые и большие коренные зубы (премоляры и моляры) и зубы мудрости. К перфорации может предрасполагать не только корень большой длины, но и наличие кисты, пародонтита, периодонтита или более разреженное строение костной ткани верхней челюсти. В этих случаях перфорация происходит даже без особого усилия, без вины стоматолога.
Осложнение может случиться при эндодонтическом лечении (санация зуба при глубоком кариесе), при удалении зуба или его корня, при имплантации. Если необходимо удалить зуб, корень которого выходит в гайморову пазуху, то перфорация возникнет неизбежно. Важно производить «обычное удаление» целиком, делать его профессионально, без перелома и фрагментации корня. Если же это не удается, то есть риск проталкивания кусочка корня в полость синуса, что еще более усугубляет ситуацию.
При проведении эндодонтического лечения моляров и зубов мудрости прободение дна гайморовой пазухи может произойти при манипуляциях внутри корня. Его пробивание, в сочетании с повреждением дна синуса, возможно при усиленном пломбировании канала, при установке металлического штифта, производимого с физическим усилием. В этих случаях раздробленный корень и частицы пломбировочного вещества всегда попадают в гайморову пазуху.
При зубном эндопротезировании осложнение происходит, когда стоматолог неправильно рассчитал глубину вживляемого импланта, не принял во внимание дистрофические изменения костной ткани после удаления зубов мудрости или моляров. Еще одна причина перфорации – это резекция корня при лечении нагноившейся кисты без учета высоты альвеолярного отростка.
Клиническая картина
Очень важно сразу распознать произошедшее. Клиническая картина перфорации появляется в первые же минуты, когда пациент еще находится в стоматологическом кресле. При удалении моляров или зубов мудрости из широкой лунки начинает вытекать пузырящаяся кровь, при выдохе через нос количество воздушных пузырьков увеличивается.
Человек не может надуть щеку на стороне прободения, так как воздух через раневой канал уходит в пазуху и далее в нос. Голос меняется, становится глуховатым и гнусавым. Из носовой полости на стороне повреждения вытекают кровянистые выделения. Если пациент дышит носом, то он чувствует попадание воздуха в рот.
Диагностика вида перфорации и терапия
Далее необходимо определить, попало ли инородное тело в полость синуса. Делать это нужно немедленно с помощью компьютерной томограммы или серии рентгеновских снимков, которые выявят степень сложности перфорации. Если она окажется простой, то квалифицированный врач-стоматолог в этот же день ушивает дефект путем закрытия его слизисто-надкостничным лоскутом или применяет тампонаду раны с помощью йодных тампонов и сшивает края десны.
Тактика операции решается строго индивидуально. Далее назначаются антибиотики и симптоматическое лечение, и весь послеоперационный период больной наблюдается у стоматолога амбулаторно.
Если произошло проникновение инородного тела в гайморову пазуху, то необходимо лечение в специализированном стоматологическом или челюстно-лицевом отделении стационара. Больному назначают антибактериальную терапию и отправляют на госпитализацию для вскрытия и санации полости пазухи.
Диагностика перфорации гайморовой пазухи
Одонтогенный гайморит
Независимо от того, какого вида случилось прободение, в гайморову пазуху всегда попадает инфекция. Она бактериального происхождения, особенно если в синус попали частички кариозного зуба мудрости или моляров. В этих ситуациях пациент абсолютно не застрахован от осложнений перфорации: гайморита, потери здоровых моляров и зубов мудрости, формирования абсцессов и флегмон, остеомиелита верхней челюсти и воспаления мозговых оболочек.
Из них гайморит – самое частое осложнение, проявляющееся характерными симптомами. Повышается температура тела до фебрильных цифр (выше 38 градусов), развивается интоксикация и болевой синдром с иррадиацией боли в лоб и особенно в верхнечелюстную область, беспокоит чувство сильного давления в пазухах и обильное гнойное отделяемое из носа, стекающее также в глотку по задней глоточной стенке.
Лечение одонтогенного гайморита должно быть своевременным и комплексным с применением антибактериальных и симптоматических препаратов.
Случаи, когда гайморовы пазухи могут пострадать при лечении и протезировании зубов, не являются редкими. Что делать, чтобы избежать перфорации и дальнейших осложнений, может решить только квалифицированный врач. Пациент же должен неукоснительно выполнять все его назначения.
antigaimorit.ru
симптомы и лечение зубного гайморита
Одонтогенный гайморит — воспаление гайморовых пазух, обусловленное инфицированием зубов верхнего ряда — моляров либо премоляров. Их корни либо примыкают вплотную, либо — в более редких случаях — выходят непосредственно в гайморовы пазухи, потому их заболевания могут являться причиной развития особого типа гайморита.

Зачастую это одностороннее воспаление, которое развивается непосредственно над пораженным зубом либо участком десны. Если данное заболевание не вылечить сразу, вскоре оно может распространиться и на вторую пазуху.
Классификация и стадии патологии
Зубной гайморит может иметь две формы:
- закрытый — прямое соединение воспаленного зуба и пазухи отсутствует, причиной такого заболевания являются нагноение кист и хронические периодонтиты;
- открытый — корни воспаленного зуба выходят в пазуху либо же формируется иной открытый канал для беспрепятственного проникновения вредоносной микрофлоры.
По изменению слизистой пазух для одонтогенного гайморита разработана следующая классификация:
- серозный (катаральный) — слизистые отекают, продуцируется бесцветный секрет;
- гнойный — слизистые пазух воспаляются, происходит обильное формирование гнойных масс;
- полипозный — на поверхности стенок появляются уплотнения, которые позже вырастают в полипы;
- гнойно-полипозный — самая тяжелая форма одонтогенного гайморита, сочетает в себе симптомы гнойного и полипозного.
Важно! При отсутствии эффективого лечения серозный гайморит стремительно переходит в гнойный.
Что касается стадий заболевания, выделяют три:
- Острая — заболевание интенсивно развивается, от его начала прошло менее 21 дня.
- Подострая — продолжительность заболевания составляет 21-42 дня.
- Хроническая — заболевание длится более 42 дней (6 недель), симптоматика менее выражена, но сохраняется, а тенденция к выздоровлению не наблюдается.
И серозный, и катаральный гайморит начинаются с острой стадии, но могут перейти в хронический. Это ослабляет иммунитет, а при присоединении новой инфекции хронический гайморит может вновь обрести острую форму.
При хроническом заболевании происходит постоянная интоксикация организма, человек быстро устает, изо рта появляется неприятный запах.
Причины появления зубного гайморита
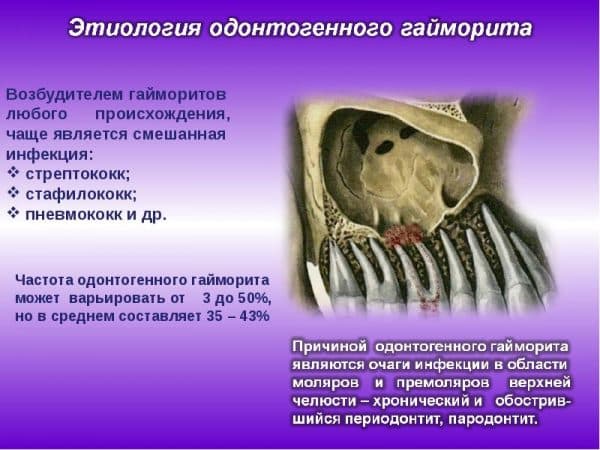
Наиболее популярными возбудителяи одонтогенного гайморита:
- вредоносные бактерии диплококки, энтерококки, стрептококки, стафилококки — в результате прогрессирования пародонтоза дальних зубов верхней челюсти костная перегородка постепенно истончается, микроорганизмы получают возможность свободно мигрировать между ротовой полостью и гайморовыми пазухами;
- удаление моляров и премоляров — после удаления зубов от крупных корней могут остаться просторные каналы, идеальные для проникновения инфекции из ротовой полости в пазухи;
- неправильный рост задних зубов — моляров, премоляров и зубов мудрости: если им мешает верхнечелюстная кость либо десна, возможно воспаление пародонта и, как следствие, гайморит;
- травма, повлекшая вхождение зуба верхней челюсти вглубь — это также способно нарушить перегородку между верхней челюстью и пазухой.
Значительно реже, но бывает, что при лечении зубов кусочек эмали либо пломбы попадает в носоглотку, а из нее в саму гайморову пазуху — это инородное тело вполне может стать причиной возникновения одонтогенного гайморита серозной либо гнойной формы.
Симптомы одонтогенного гайморита
Первичным признаком развития данного заболевания является боль чуть выше зубов, отдающая дискомфортом в висок, лобную долю и область под глазами. Одновременно с этим либо чуть позже появляются прозрачные жидкие выделения из носовых ходов, вероятно ухудшение обоняния. Постепенно отечность слизистой, покрывающей гайморовы пазухи, увеличивается, вследствие чего затрудняется носовое дыхание, ухудшается отток слизи. Если своевременно не среагировать, из одонтогенного гайморита может развиться хронический гнойный.
При гнойном гайморите соблюдается идентичная симптоматика, но к перечисленным ранее симптомам прибавляются общая слабость, повышение температуры до 40оС и озноб. Воспаление пазух и наполнение их более густым секретом — гноем — приводит к увеличению щек (если гайморит односторонний, увеличивается только одна щека). Прикосновение к носогубной части лица вызывает боль. Из-за осложнения дыхания появляются проблемы со сном, а также развивается боязнь света. Возможна продолжительная головная боль.
Также появляется дискомфорт (иногда — боль) при пережевывании твердой пищи, воспаляются лимфоузлы.
Если гайморит переходит в хроническую форму, на осмотре ротовой полости в верхнем ряду можно обнаружить зубы, пораженные кариесом, периодонтитом, а также воспалением десен вокруг них. Крайне редко хронический гайморит может протекать бессимптомно — только с выделением серозно-гнойного содержимого при гигиенических процедурах.
В стадии ремиссии симптоматика может быть выражена недостаточно ярко. Например, в течение дня появляются периодические дискомфортные ощущения в области гайморовых пазух. По утрам, после ночного отдыха, обильно выделяется слизь вперемешку с гноем. Возможен кашель с мокротой (серозным либо серозно-гнойным содержимым).
Диагностика
Существует несколько методов диагностики данного заболевания, и только комплексное обследование может дать точный результат.
В первую очередь это — рентген-диагностика, целью которой является выявление проблемного места в ротовой полости: производится панорамный снимок всей челюсти либо точечный снимок конкретного проблемного зуба. Также возможно назначение конусно-лучевой томограммы для исследования состояния верхней десны и верхней челюсти (наличие воспалений, кист, полипов).
Компьютерная томография позволяет исследовать состояние гайморовых пазух и определить, имеется ли в них секрет, гной либо полипы.
Эндоскопия — следующий метод, что применяется в комплексном обследовании. Медицинский прибор эндоскоп диаметром 3-4 мм вводят в предварительно расширенное соустье. Если причиной гайморита могло стать недавнее удаление зуба, вместо соустья для исследования используют корневой канал. С помощью эндоскопа удается получить снимки состояния организма изнутри, и при их увеличении можно определить точный диагноз.
При подозрении на хронический гайморит следует сдать общий анализ крови — показатели СОЭ и лейкоциты будут значительно превышать норму.
Лечение одонтогенного гайморита
Лечение данного заболевания будет эффективным только в том случае, если начать его с устранения причины инфицирования гайморовых пазух, а затем приступить к их очищению от гнойного содержимого. В случае, когда причиной заболевания является пораженный инфекцией зуб, его удаляют. Если причина кроется в состоянии тканей, их вскрывают и удаляют очаги инфицирования либо же проводят иную эффективную терапию.
Часто для срочного оттока серозной жидкости из тканей гайморовых пазух необходимо выполнить надрез десны и при помощи шприца извлечь ее. Такая мера позволяет вывести почти в полном объеме накопившуюся серозность и гной напрямую из организма, минуя носовые ходы. Но также необходимо предпринять дополнительные меры, чтобы препятствовать образованию нового гноя.
Народные способы лечения
При одонтогенном гайморите рецепты народной медицины весьма ограничены. К тому же, они направлены на подавление симптомов, а не устранение основной причины заболевания. Но облегчить состояние больного народными методами все же можно.
Для лечения одонтогенного гайморита применяют:
- полоскание ротовой полости настоями либо отварами лекарственных растений (ромашка, календула, зверобой, липа) — они имеют противовоспалительное и обеззараживающее свойства;
- промывание носовых ходов солевым раствором (1 ч. л. на 1 стакан воды) либо отварами шалфея, зверобоя, эвкалипта — уменьшают отечность, улучшают дыхание.
Именно при таком заболевании как одонтогенный (зубной) гайморит рецепты народной медицины могут быть вспомогательными, но основной акцент следует делать все же на консервативное лечение — в данной ситуации оно будет более эффективным.
Медикаментозная терапия
Гайморовы пазухи промывают антисептиками («Мирамистин», «Фурацилин», «Диоксидин») и растворами антибиотика («Суммамед», «Цефтриаксон»), чтобы очистить их от остатков вредоносных микроорганизмов. В носовые ходы закапывают сосудосуживающие препараты («Називин», «Отривин», «Санорин») — они снимают воспаление слизистой, уменьшают отечность и облегчают дыхание.
Также практически всегда помимо местной антибиотикотерапии назначают и общую, чтобы полностью подавить инфицирующие бактерии в организме. После выздоровления необходимо пропить курс лактобактерий для нормализации микрофлоры.
Для поднятия иммунитета врач может назначить витаминные комплексы, а для подавления болезненных ощущений — болеутоляющие препараты.
Операция
Оперативное вмешательство требуется не часто, но иногда без него выздоровления не будет. Для этого есть две причины:
- нарушение целостности перегородки — в таком случае она восстанавливается хирургическим образом, после чего заболевания ротовой полости не будут распространяться на гайморовы пазухи;
- слишком сильное поражение зубов, наличие кист либо полипов в верхней челюсти — в этом случае образование удаляется полностью и проводится терапия, направленная на скорейшее заживление.
Операцию назначают только в том случае, если без нее выздоровление невозможно.
Прогнозы и последствия
Лечение данного типа гайморита не терпит промедления, поскольку при перетекании в хроническую форму либо при дополнительном инфицировании организма возможны такие последствия как:
- воспаление глазных тканей;
- отечность лица;
- инфицирование мозговых клеток;
- заражение лимфатической жидкости;
- нарушение кровообращения в головном мозге.
Кроме того, продолжительный хронический гайморит может спровоцировать развитие в гайморовых пазухах рака слизистой.
Как видно, возможные осложнения действительно серьезные, потому при подозрении на данную форму гайморита необходимо как можно скорее пройти диагностику и подтвердить либо опровергнуть наличие заболевания.
Профилактика
Базовой причиной развития одонтогенного гайморита специалисты единогласно называют неудовлетворительную гигиену ротовой полости. Следует регулярно — раз в полгода — проходить профилактический осмотр у стоматолога и решать «зубные» проблемы сразу после их обнаружения. В этом случае вероятность заболевания гайморитом от больного зуба минимальна.
Также необходимо поддерживать иммунные силы организма, особенно в период вирусных инфекционных заболеваний. После лечения следует на протяжении месяца регулярно ополаскивать носовые ходы солевым раствором в качестве профилактики, поскольку организм еще ослаблен недавно перенесенным заболеванием, потому весьма уязвим для новых инфекций.
doctos.ru
причины, симптомы и способы лечения, возможная связь с зубами
 Гайморова пазуха — это придаточная часть носа, которая имеет риск наполнения гнойными массами при гайморите, что приводит к осложнениям, а иногда и страшным последствиям. Пазуха соприкасается с внутренней полостью носа и верхним рядом коренных зубов, поэтому воспаление может быть вызвано не только насморком и простудными заболеваниями, но и проблемами с зубами. Как избежать тяжких последствий заболевания, вы узнаете в данном материале.
Гайморова пазуха — это придаточная часть носа, которая имеет риск наполнения гнойными массами при гайморите, что приводит к осложнениям, а иногда и страшным последствиям. Пазуха соприкасается с внутренней полостью носа и верхним рядом коренных зубов, поэтому воспаление может быть вызвано не только насморком и простудными заболеваниями, но и проблемами с зубами. Как избежать тяжких последствий заболевания, вы узнаете в данном материале.
Строение гайморовой пазухи
Как всем известно, носовая полость очищает и согревает вдыхаемый нами воздух. На слизистой оболочке носа остается большое количество пыли, микробов и бактерий, которые попадают вместе с воздушными массами, все эти факторы являются возбудителями многих заболеваний, в первую очередь — насморка, простуды и гайморита.
Гайморова пазуха — или, как ее еще называют, верхнечелюстная или воздухоносная — находится над верхней челюстью человека, по обе стороны носа и в лобной зоне. Всего их четыре:
- верхнечелюстная левая;
- верхнечелюстная правая;
- лобные полости — левая и правая;
- а также решетчатые и клиновидные, располагающиеся в области переносицы.
 Открываются пазухи в носовую полость через небольшое отверстие, которое называется соустьем. Внутри пазуха покрыта слизистой оболочкой, нервными и сосудистыми сплетениями. Дно верхнечелюстных близко соприкасается с корнями зубов, что несет некую опасность при удалении больного зуба, а также провоцирует воспаление и образование доброкачественной кисты.
Открываются пазухи в носовую полость через небольшое отверстие, которое называется соустьем. Внутри пазуха покрыта слизистой оболочкой, нервными и сосудистыми сплетениями. Дно верхнечелюстных близко соприкасается с корнями зубов, что несет некую опасность при удалении больного зуба, а также провоцирует воспаление и образование доброкачественной кисты.
У детей строение носа и лицевой кости отличается от взрослых, полное формирование заканчивается в подростковом возрасте в 12−14 лет. Именно тогда у большинства детей меняются черты лица, формируется нос, и завершается внутреннее построение черепа и костей.
Киста в пазухе
Киста в пазухе — заболевание довольно частое, и не стоит пугаться при ее обнаружении, все лечится и страшных последствий не несет. Это образование представляет собой шар с жидкостью и эластичными стенками разного размера. Довольно частое явление, встречается почти у каждого десятого человека, причем обнаружение происходит случайно. Различают несколько подвидов кисты: ретенционные и ложные. Первые симптомы проявления заболевания — болит гайморова пазуха и область около нее.
Ретенционные возникают при закупорке слизистых протоков, а ложные проявляются при аллергических реакциях или воспалениях корней верхних зубов. Наполнение кисты бывает в трех классификациях: гнойное, слизистое или серозное. Для подтверждения или опровержения диагноза необходимо пройти компьютерную томографию, эндоскопию пазух.
Киста может не проявляться и не беспокоить человека, но вот симптомы, по которым можно определить ее наличие:
- боли в области пазух, при наклонах головы вперед или вниз;
- жидкие гнойные выделения из носа или задней стенки носоглотки;
- опухлость, асимметрия лица в воспаленном районе;
- боли в голове, верхней челюсти;
- заложенность носа и проблемы с дыханием.
 Все симптомы схожи с острым гайморитом — боли в голове, области верхней челюсти, гнойные выделения и прочее. Точно подтвердить диагноз сможет только оториноларинголог, поэтому самолечением в этом случае заниматься ни в коем случае нельзя. Необходимо сделать томографию, рентген, и биопсию.
Все симптомы схожи с острым гайморитом — боли в голове, области верхней челюсти, гнойные выделения и прочее. Точно подтвердить диагноз сможет только оториноларинголог, поэтому самолечением в этом случае заниматься ни в коем случае нельзя. Необходимо сделать томографию, рентген, и биопсию.
Если не лечить данное новообразование, оно будет разрастаться и оказывать давление на пазухи, кости черепа, увеличивая боль в голове, зубах, глазах.
Лечение кисты
Ложные новообразования, связанные с инфекцией зуба или аллергическим отеком, могут самостоятельно рассосаться и не причинить никакого вреда, а вот ретенционные кисты чаще всего удаляются хирургическим путем. Новообразование может быть удалено при пункции полости, но в этом случае гной выходит, а оболочка остается на месте, снова наполняясь жидкостью. Медикаментозное лечение редко проводится, оно дает эффект только в случае с ложной кистой.
Для удаления новообразования используется два вида хирургического вмешательства — это операция Калдвелл-Люка и эндоскопическая.
В первом случае делается надрез над верхней губой пациента, вскрывается участок пазухи, и киста удаляется щипцами. Операция проводится под местным или общим наркозом, но последствия данного метода — деформирование передней стенки пазухи. При эндоскопическом вмешательстве удаление образования происходит через соустье и не имеет противопоказаний и явных дефектов.
Причины воспаления пазух и заболеваний носа
Кроме кисты, частыми заболеваниями носовой полости являются гайморит и ринит. Гайморит возникает по следующим причинам:
- попадание в носовую полость инфекции и бактерий при вдыхании воздуха;
- искривленная носовая перегородка;
- аллергия, во время которой скапливается большое количество жидкости, а также проявляется воспалительный процесс;
- слабый иммунитет;
- инфекционные и респираторные заболевания;
- травма, попадание инородного тела, прорастание коренного зуба в полость;
- инфекционное заболевание зубов, кариес, гниение корней зубов.
Проявляется гайморит болями в голове, зубах, усложненным дыханием, заложенностью носа, давлением в носовой полости, выделением жидкости серого, коричневого и зеленоватого цвета, а также высокой температурой тела.
Диагностика и лечение гайморита
 Диагностировать болезнь можно по рентгеновскому снимку и с помощью осмотра врачом-оториноларингологом, которые назначит лечение и определит стадию заболевания. Гайморит делится на острый и хронический. При остром гайморите болезнь протекает с повышенной температурой, болями в голове, под глазами, зелеными и коричневыми выделениями из носа. Хронический проявляется кашлем, головными болями, заложенностью носа, воспалением глаз.
Диагностировать болезнь можно по рентгеновскому снимку и с помощью осмотра врачом-оториноларингологом, которые назначит лечение и определит стадию заболевания. Гайморит делится на острый и хронический. При остром гайморите болезнь протекает с повышенной температурой, болями в голове, под глазами, зелеными и коричневыми выделениями из носа. Хронический проявляется кашлем, головными болями, заложенностью носа, воспалением глаз.
Для лечения применяют промывание морской соленой водой, прогревание, закапывание носа каплями типа Виброцил, Називин. Назначают противоаллергические препараты Цетрин и другие, а также сосудоукрепляющие средства.
Возможные проблемы с зубами
Частой проблемой возникновения перечисленных заболеваний могут стать больные корни верхних зубов и их прорастание в полость пазухи. В этом случае необходим осмотр врачом-стоматологом и ЛОРом.
Ближе всего к гайморовой полости расположены зубы «мудрости» и широкие коренные: имея от природы длинные корни, они врастают глубоко внутрь и при удалении могут повредить пазуху. Для подтверждения диагноза врач назначит рентген, по которому можно точнее определить уровень повреждения и последующие меры для лечения. Чаще всего при анатомических особенностях строения костей черепа происходит перфорация гайморовой пазухи во время удаления зуба. Лечение в этом случае назначается немедленно, а также проводится повторный рентген полости, чтоб проверить не попало ли инородное тело в пазуху.
Корень зуба в гайморовой пазухе: лечение
Прободение полости может быть не виной стоматолога, а результатом анатомического строения черепа, где корни зубов располагаются близко ко дну верхнечелюстной пазухи и при удалении повреждают ее. Появление свища может быть по таким причинам:
- удаление зуба;
- имплантация удаленного зуба. В ходе операции может произойти перфорация дна пазухи, приводящая к появлению свища;
- периодонтит.
 Первым симптомом перфорации будет вспененная кровь, вытекающая из раны. Врач может этого не заметить, но пациент обязан сообщить о неприятных симптомах. Например, при дыхании через нос он почувствует проникновение воздуха через рану, не сможет надуть щеку, так как воздух с кровью может попасть в нос через соустье.
Первым симптомом перфорации будет вспененная кровь, вытекающая из раны. Врач может этого не заметить, но пациент обязан сообщить о неприятных симптомах. Например, при дыхании через нос он почувствует проникновение воздуха через рану, не сможет надуть щеку, так как воздух с кровью может попасть в нос через соустье.
После проведения рентгена происходит сшивание — закрытие перфоративного канала путем сшивания краев десны. Далее пациент находится под наблюдением доктора, при симптоматических показаниях назначается лечение антибиотиками или другими препаратами.
В случае попадания инородного тела проводится госпитализация пациента в отделение стоматологической или челюстно-лицевой клиники. Назначается обезвреживание антибиотиками и подготовка к операции и санации гайморовой пазухи.
nasmorku.net
Корень зуба или киста в гайморовой пазухе
Гайморит при боли в зубах – явление далеко не редкое. Врачи даже выделяют отдельный вид этого заболевания – одонтогенный гайморит, то есть появившийся от воспаления и инфекции преимущественно в корнях зубов. Почему такое происходит? Как с этим бороться? И могут ли, наоборот, заболеть зубы при гайморите?
С точки зрения анатомии и физиологии нет ничего удивительного в том, что инфекция из зуба легко переходит в гайморову пазуху и наоборот. Несмотря на то, что между ними существует анатомический барьер, преодолеть его очень просто. Нарушение его целостности может происходить, как по вине пациента, так и в результате неквалифицированных действий со стороны стоматолога. Тем, не менее, отвечая на вопрос, нужно ли лечить зубы при гайморите, врачи однозначно говорят, что да. Но только у грамотного специалиста под контролем радиовизиографа или рентгена. Лечение зубов лучше проводить вне острой фазы, однако в запущенных случаях может быть показано и срочное хирургическое вмешательство.
Как и почему зуб может оказаться в верхнечелюстной пазухе?
Гайморова пазуха – самая большая по размерам из всех пазух носа. Ее объем у взрослого человека может достигать 10 кубических сантиметров. Пазуха является парной и расположена справа и слева от крыльев носа. Визуально ее проекция приходится на щеку, которая при гайморите немного припухает и краснеет.
Ротовая полость и гайморова пазуха отделены друг от друга слоем кости, который с обеих сторон выстлан слизистой тканью. Однако, что гайморова пазуха, что ротовая полость – обе они не являются герметичными. Именно поэтому появление инфекции с одной стороны тонкой костной перегородки (например, пульпит) быстро влечет за собой воспаление в соседней камере.
Существует несколько факторов, которые значительно увеличивают вероятность распространения инфекции:
- Анатомически корни премоляров и моляров расположены очень близко к пазухе. Толщина костного слоя между ними у некоторых пациентов может составлять всего 1 мм вместо идеальных 10.
- У отдельных счастливчиков корни зубов вообще расположены в самой пазухе, будучи отделенными от ее внутреннего пространства только тонким слоем слизистой оболочки. Что же делать, если у вас корни зуба находятся фактически в гайморовой пазухе? Во-первых, не паниковать! А во-вторых, тщательно следить за их здоровьем и регулярно делать панорамный снимок, который позволяет выявить малейший признак неблагополучия.
- Костная перегородка со временем может истончаться. Это происходит из-за персистирующих воспалительных заболеваний – периодонтита, пульпита и других. Поэтому при подозрении на гайморит так важно своевременное лечение и удаление зубов, в том числе и проблемных зубов мудрости.
- Рыхлая костная ткань в результате системных заболеваний, например, остеопороза.
Какие врачебные ошибки приводят к перфорации?
Наличие описанных выше проблем еще не гарантирует, что зуб самостоятельно попадет в гайморову пазуху. Обычно это происходит при перфорации – пробитии тонкой стенки между ртом и носовым синусом. В подавляющем большинстве случаев это происходит во время стоматологических манипуляций. И если следить за состояние зубов и заниматься профилактикой остеопороза – это ответственность пациента, то механическая перфорация – всегда ответственность врача. Конечно, последнему гораздо тяжелее работать при наличии хоть одного из факторов, описанных выше. Именно поэтому крепкое здоровье (зубов, в том числе) – это результат сотрудничества врача и больного.
Часто пациенты жалуются, что боль при гайморите отдает в зубы. При детальном обследовании же выясняется кардинально противоположная картина. Обнаруживается перфорация дна гайморовой пазухи, которая и вызывает боль. Дело в том, что периодонтит может длительное время не давать о себе знать, а вот гайморит дебютирует стремительно. Поэтому и создается впечатление, что проблема в носу, а не во рту.
Перфорация в большинстве случаев появляется в результате врачебной ошибки, допущенной в процессе лечения или удаления зубов.
Перфорация гайморовой пазухи при удалении зуба
Удаление зуба, если его корень находится в гайморовой пазухе или отделен от нее тонким слоем кости, это всегда сложно. Особенно, когда речь идет о 2-3 молярах с массивными и переплетенными корнями. Поскольку в процессе операции стоматолог-хирург прикладывает физическую силу, то велика вероятность повредить и без того тонкий слой кости.
В этом случае по окончании процедуры рекомендуется сделать снимок. Лечение перфорации гайморовой пазухи сразу после удаления зуба несложное. Врач сможет быстро восстановить герметичность синуса, избежав осложнений. Чтобы исключить вероятность формирования свища в носовую пазуху спустя еще некоторое время, рекомендуется сделать повторный снимок через месяц.
Перфорация при имплантации
Прободение пазухи около зуба во время протезирования – это всегда очень грозное осложнение, способное поставить под сомнение успех всей операции. Чтобы не допустить этого, перед имплантацией проводится дополнительное наращивание кости различными методами.
Перед вживлением импланта врач обязательно делает панорамный снимок. Если корни зуба мудрости или других моляров и премоляров находятся в гайморовой пазухе или в непосредственной близости от нее, то назначается синус-лифтинг, во время которого дно синуса поднимается и укрепляется.
Если же перфорация все-таки произошла, то имплантация откладывается вплоть до полного заживления.
Перфорация во время эндодонтического лечения
Острый гайморит может развиться и после обычного лечения зуба. В процессе обработки каналов легко можно выйти за верхушку металлическим инструментом или пломбировочным материалом. Чтобы исключить вероятность осложнений и своевременно устранить перфорацию после каждого этапа эндодонтического лечения важно делать снимок. Современные радиовизиографы имеют очень низкую лучевую нагрузку, поэтому никак не могут навредить здоровью.
Перфорация во время удаления верхушки корня или корня зуба полностью
С точки зрения перфорации опасность также могут представлять и зубосберегающие операции, например, удаление корня зуба с кистой на нем, которая проросла в гайморову пазуху носа. Такие операции относительно безопасны для 4-5 зуба, в то время, как для 6-7 их проведение уже нецелесообразно. Слишком велик риск перфорации. Стоит уточнить, что речь идет о случаях с патологически тонкой костной перегородкой между носовым синусом и ротовой полостью. Если толщина кости в пределах нормы, то апектомия проводится для любого зуба.
Симптомы перфорации дна гайморовой пазухи
Если дно гайморовой пазухи было пробито в результате лечения, то стоматолог должен обратить внимание на следующие симптомы:
- Появление в ране пузырьков воздуха, количество которых увеличивается на выдохе.
- Изменение тембра голоса в сторону гнусавости.
- Из носа могут появиться выделения с примесями крови.
- Инструмент, которым работал стоматолог, проваливается в перфорацию.
Если же речь идет о застарелой травме, то в этом случае развивается хронический гайморит из-за инфекции, вызванной инородным телом в пазухе. Главным симптомом такого гайморита является боль в пазухах носа и зубах. Кроме того, появляется отек, который может сильно мешать носовому дыханию. Из носа выделяется гнойный кровянистый секрет.
Что делать, если при гайморите болят зубы и трудно дышать? Как можно скорее обратиться к стоматологу. От болящего зуба может очень быстро возникнуть хронический гайморит, заболеть голова и ухудшиться общее самочувствие.
Диагностика разрыва дна гайморовой пазухи
Если у вас болит гайморова пазуха и зубы, то наиболее информативными будут следующие виды диагностики:
- Визуальный осмотр и зондирование лунки, если рана открыта.
- Радиовизиография или панорамный снимок зуба.
- Рентген.
- КТ зубов и пазух.
В случае резкого ухудшения самочувствия показан общий клинический анализ крови для выявления системных инфекций.
Терапия перфорации гайморовой пазухи при лечении или удалении зуба
Если дырка образовалась в пазухе после удаления зуба, то врач по возможности останавливает кровотечение, формируя в лунке сгусток крови. Для этого в рану вводится тампон, пропитанный лекарственными препаратами. Пациенту показан полный покой до тех пор, пока перфорация не затянется.
Если же при удалении зуба открылась гайморова пазуха, но врач ничего не предпринял, то возможно развитие воспаления. В этом случае при обнаружении показана операция по восстановлению целостности при помощи специальных пластин или искусственного костного материала.
Возможные осложнения
Поскольку воспаление гайморовых пазух из-за зубов происходит очень часто, то при перфорации симптоматика значительно усиливается.
- После удаления верхнего зуба развивается гайморит, а затем и остеомиелит верхней челюсти.
- Воспаление распространяется и на другие синусы и придаточные пазухи носа.
- Зубы, расположенные в зоне перфорации, начинают шататься и выпадать.
- Развивается системная инфекция. Возможно образование флегмон и абсцессов. Не исключены менингит и менингоэнцефалит.
В случае перфорации дна гайморовой пазухи самолечение недопустимо. Необходимо как можно скорее обратиться к врачу!
dentaguard.ru
перфорация и лечение, появление гайморита после извлечения верхнего корня, операция, открыт свищ
Зубной врач почти каждый день в своей практике сталкивается с удалением зуба. Перфорация гайморовой пазухи тоже возникает довольно часто.
Это осложнение чаще всего возникает при удалении коренных зубов на верхней челюсти корни, которых находятся близко к этой полости.
Образованию перфорации способствуют воспалительные изменения в тканях, окружающих корень, с сопутствующим разрушением кости. Что такое перфорация верхнечелюстной пазухи, по каким признакам можно выявить подобное осложнение и как его устраняют?
Google+
Vkontakte
Odnoklassniki
Особенности строения верхней челюсти
Верхнечелюстная (гайморова, основная) пазуха располагается внутри верхнечелюстной кости.
Альвеолярный (зубной) отросток верхней челюсти составляет ее дно. Гайморова пазуха сообщается с полостью носа и выстлана слизистой.
Ее строение имеет особенности, благодаря которым она легко повреждается:
- Толщина костной пластинки между ее дном и корнями не больше одного миллиметра.
- Иногда корни моляров растут прямо в полость, отделены от нее только слизистой.
- При воспалениях челюстная пластинка, составляющая дно пазухи, становится тоньше.
- Трабекулы (костные балки) верхней челюсти тоньше, чем нижней. Их проще разрушить.
Из-за этих особенностей строения можно сравнительно легко повредить стенку, даже если стоматолог не прилагает дополнительной силы, не нарушает правил проведения операции.
Причины и симптомы открытия носовой пазухи
Врач, как правило, не виноват в развитии осложнения. Оно появляется из-за индивидуальных особенностей строения костей больного или провоцируется воспалением в около корневой ткани.
Причины возникновения дефекта:
- резкий рывок с приложением большого усилия на зуб;
- особенность строения челюсти с размещением корней глубоко в пазухе;
- предшествующее применение сложного эндодонтического лечения с присутствием воспалительного очага глубоко в десне или под корнем;
- осложнение кариеса периодонтитом;
- неправильно установленный имплант рядом с удаляемой единицей;
- удаление ретинированной единицы или осколка из пазухи;
- проведение резекции корня, при лечении нагноившейс
32zuba.guru
симптомы и лечение одонтогенного гайморита после удаления
Одонтогенный гайморит – острое или хроническое воспаление в области верхнечелюстной области носа, которое развивается на фоне проблем с зубами. Чаще всего болезнь провоцируется массивным кариозным или бактериальным поражением пульпы. Может возникать как осложнение после некачественного стоматологического лечения, например, при попадании пломбировочного материала, инфекции в пазуху. В редких случаях диагностируется при анатомических врожденных дефектах. Для терапии этого вида синусита применяют методы отоларингологии и стоматологии. Чтобы избежать осложнений и рецидива в будущем, требуется проведение полной санации ротовой полости.
Причины возникновения одонтогенного гайморита у взрослых
Верхняя часть лунки 5-7 зубов верхней челюсти одновременно является и нижней стенкой гайморовой пазухи. При воспалении в этой области ткани утолщаются, развивается перекрытие соустья синуса. Этот анатомический механизм лежит в основе развития гайморита, дальнейшее инфицирование происходит по лимфогенному и гематогенному пути. Выделяют следующие причины заболевания:
- наличие кисты или гранулемы в верхней челюсти;
- периодонтит;
- неграмотное лечение, протезирование;
- осложнение после удаления зуба;
- остеомиелит;
- травма, механическое повреждение.

Опасным считается гайморит, появившийся вследствие прорезывания моляров. Они имеют длинные корни, способные врасти в стенку пазухи носа. Такая проблема приводит к хроническому максиллиту, который плохо поддается лечению.
Возможно вам будет интересна информация, как снять заложенность носа без капель, о которой узнаете здесь.
Гайморит может развиться и в результате некачественного протезирования. Возникает при травме верхней части лунки штифтом или хирургическим инструментом.
Классификация и симптомы по МКБ
Верхнечелюстной синусит имеет тенденцию к хроническому течению. Может длительное время протекать бессимптомно, но чаще всего начало заболевание сопровождается выраженной симптоматикой. В зависимости от продолжительности болезни выделяют острую и хроническую форму. По характеру воспалительного процесса выводят классификацию: серозный и гнойный гайморит. Вид максиллита определяется по результатам комплексной диагностики, сбора анамнеза во время первичного медицинского осмотра.
Как определить острую форму
В классификаторе заболеваний МКБ-10 эта форма имеет код J01.0. Развивается быстро, первые признаки обнаруживаются через несколько часов или суток. Для острого гайморита характерны следующие симптомы:
- возникает сильная боль в области верхней челюсти, усиливается во время движения или прикосновении;
- умеренные выделения из носа, в зависимости от природы они могут быть прозрачными или гнойными;
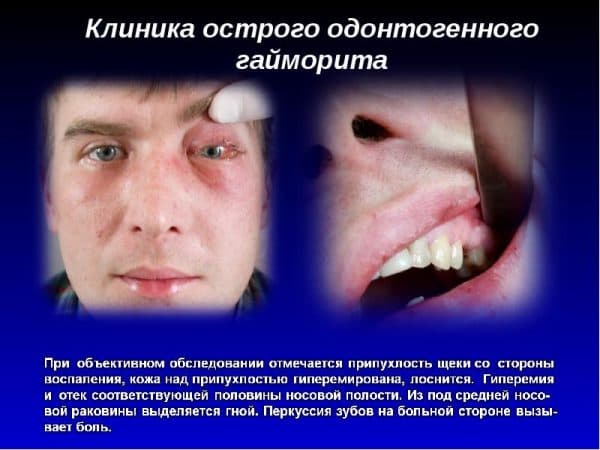

- отечность щеки и века на стороне патологического процесса;
- общая слабость, сильное повышение температуры тела;
- затруднение носового дыхание.
На ранних стадиях могут наблюдаться некоторые признаки интоксикации – чувство тошноты, рвота и изменение аппетита, что связано с мощным воспалением организма. А при пальпации (касании) или перкуссии (надавливании) на пораженный зуб возникает сильная распирающая боль.
Хронической
Встречается чаще, чем острая форма гайморита. Развивается в течение долгого времени, симптоматика слабо выраженная. Как правило, признаки усиливаются приступообразно на фоне термического, механического или химического воздействия. Типичные симптомы:
- заложенность носа, ухудшение сна;
- припухлость в области щеки с пораженной стороны;
- умеренная боль при надавливании на зуб, во время сморкания или при наклоне;
- постоянная слабость и снижение иммунитета;
- субфебрильная температура;
- увеличение лимфоузлов;
- неприятный запах изо рта.
В классификаторе болезней хронический верхнечелюстной синусит имеет код J32.0.Плохо поддается лечению, может приводить к серьезным осложнениям.
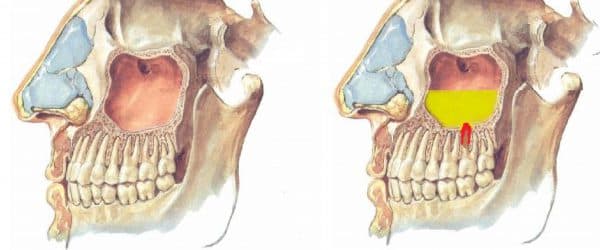

По статистике ВОЗ, хронический одонтогенный гайморит чаще диагностируется в возрасте от 20 до 35 лет.
Вас также может заинтересовать, о чем говорят желтые сопли у взрослого, узнаете по этой ссылке.
Наличие скрытых проблем с зубами в домашних условиях можно определить с помощью легкого постукивания по верхней части эмали. Этот метод субъективный, так как болевой порог может быть разным.
Осложнения: чем опасен
Из-за особенностей тканей слизистой и регулярного контакта зубов с едой одонтогенный максиллит нередко осложняется. Чаще всего это развитие новообразование в пазухе зуба (киста, гранулема), вторичная инфекция или распространение воспаление на близлежащие структуры. Помимо этого, есть вероятность перехода заражения на глаза, уши, головной мозг и нос. К самым опасным осложнениям относят сепсис и некроз пораженной области.
Киста в гайморовой пазухе от зуба
Развивается медленно, на ранних стадиях не вызывает никаких проблем со здоровьем. Иногда сопровождается отечностью щеки с пораженной стороны, дискомфортом и ноющей болью во время жевания. По мере накапливания экссудата в пазухе зуба, она начинает просачиваться в близлежащие структуры. Это приводит к развитию абсцесса и флегмоны тканей, риниту и отиту. Избавиться от большой по размеру кисты можно только с помощью хирургических методов. Малигнизация, или образование злокачественной опухоли происходит крайне редко.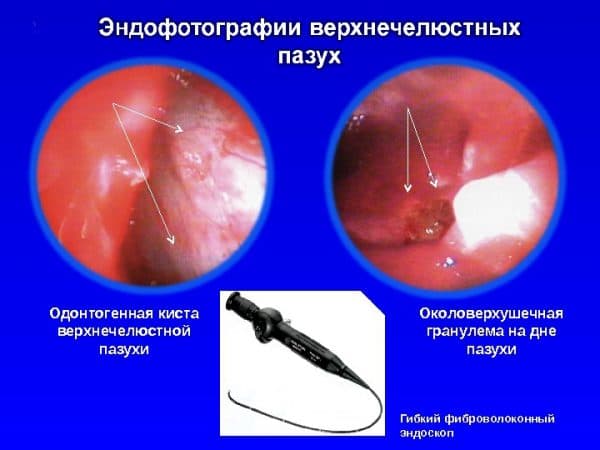

Если в пазухе оказался пломбировочный материал
Современные пломбировочные материалы полностью безопасны для здоровья, но требуется установка специальной прокладки между тканями зуба. При контакте с пульпой они могут вызывать сильное раздражение, приводят к отечности и воспалению. Есть высокая вероятность вторичного инфицирования бактериями, так как пазуха сильно ослаблена. Осложнения развиваются долго, процесс может занять до нескольких месяцев в зависимости от состояния организма. В результате приводит к мощному нагноению, острой симптоматике.
Чтобы избежать проблем после пломбирования, следует запрашивать проведение рентгенографии даже после лечения небольшого кариеса.
Гайморит после удаления зуба
Осложнения после удаления запускаются на фоне травмы пульпы, остатков обломков зубов в ней либо при проведении некачественной дезинфекции. Из-за близости к нижней стенке гайморовой пазухи нагноение быстро распространяется в носоглотку, приводит к развитию синусита. Может осложниться большим количеством патологий риногенного, стоматологического или офтальмологического характера. Лечится только хирургическим способом.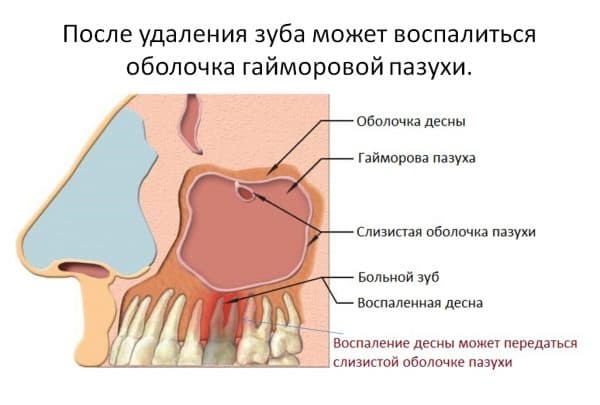

Диагностика: к какому врачу идти
Одонтогенный гайморит находится на пересечении интересов стоматологии и отоларингологии. При подозрении на это заболевание следует сначала обратиться к терапевту, после сбора анамнеза он направит к необходимому профильному специалисту. Для диагностики применяют следующие методы:
- рентгенография придаточных пазух;
- СКТ и МРТ, КТ;
- Ортопантомограмма (ОПТГ) для выявления локализации воспаления мягких тканей.
Активно применяют и лабораторные методы. Для исследования назначают биологический и общий анализ крови, мочи. Для определения возбудителя инфекции требуется взятие мазка слизистой из носа для дальнейшего проведения бактериального посева. Этот способ позволяет подобрать наиболее эффективный тип антибиотика.
Лечение
Выбор подходящей терапевтической стратегии зависит от причин возникновения, степени поражения и выраженности симптоматики. Чаще всего назначают комплекс мер, состоящих из приема препаратов от заложенности носа, физиопроцедур и народных методов. Важную роль играет профилактика – она позволяет избежать вторичной инфекции, снизить вероятность осложнений. Лечение может занять от одной недели до нескольких месяцев в зависимости от особенностей течения синусита.

Медикаментозная терапия
Лекарственные средства назначаются с учетом возраста и характера болезни. Необходимы для снятия острой боли, устранения признаков и причины воспаления. Курс продолжается и в период выздоровления, чтобы избежать рецидива гайморита. Препараты могут быть представлены в форме назальных капель, спрея или таблеток.
При покупке медикаментов следует внимательно проверять аннотацию на наличие противопоказаний к применению. Это позволяет избежать не только траты денег, но и побочных эффектов.
Также вы можете ознакомиться с информацией о прогревании носа при насморке в данной статье.
Антибиотики
Назначаются только при диагностике бактериальной природы заболевания. Подбор антибиотика проводят после проведения посева крови, чтобы лечение было максимально эффективным. Используют следующие препараты:
- Амоксиклав;
- Аугментин;
- Рапиклав;
- Супракс.

Цена – от 765 р.
В рамках терапии антибактериальными средствами требуется систематическое прохождение диагностики – она позволяет определить наличие патогена в организме. Курс продолжается 10-14 дней, затем требуется сделать перерыв, замена или отмена препарата.
Сосудосуживающие капли и спреи
Требуются для снижения отечности и устранения заложенности носа. Сосудосуживающие назальные капли усиливают выделение слизи, что важно для предупреждения накопления гноя в полости носа. Имеют ограниченное действие, работают только в течение 1-4 часов после приема. Часто вызывают привыкание, что важно учитывать при составлении схемы и продолжительности курса лечения. Эффективные средства этой группы:
Капли используют не дольше одной недели. При продолжительном применении они приводят к развитию атрофического ринита. Чтобы усилить активное действие, в качестве дополнительного средства назначают кортикостероиды или препараты с фенилэфрином в составе.
Антигистаминные
Их назначают только в том случае, если гайморит осложняется аллергической реакцией организма. Помогают снять воспаление и отечность, а также избавиться от сопутствующих признаков – чихание, слезоотделение, ринит. Применяют следующие противоаллергические препараты:
- Супрастин;
- Тизин Алерджи;
- Гистимет;
- Аллергодил.


Цена – от 580 р.
Антигистаминные средства могут вызывать побочные эффекты, поэтому важно соблюдать дозировку и внимательно читать аннотацию. Применяются коротким курсом до 5 дней.
С инструкцией по применению супрастина можете ознакомиться в этом материале.
Препараты от аллергии второго и третьего поколения практически не оказывают седативного действия. После приема можно управлять машиной, сохранять работоспособность.
Промывание
Важная процедура, необходимая для удаления излишков носовой слизи, очищения пазух и удаления патогенов из организма. При регулярном применении восстанавливает водный баланс и состояние слизистой. В результате нормализуется выработка необходимого секрета, сохраняется обоняние. Промывание можно проводить в амбулаторных или стационарных условиях.
Чем промывать нос в домашних условиях при заложенности читайте тут.
В домашних условиях
Для проведения промывания можно использовать чайник с длинным носиком, большой шприц либо спринцовку. Рабочую жидкость вводят в каждую ноздрю попеременно, затем она выходит естественным образом. Для процедуры используют промывание носа солевым раствором или содовым, а также готовые лекарственные препараты на основе морской воды. Этот метод можно использовать и для профилактики ринита или гайморита.

В больнице
В запущенных случаях промывание проводят в поликлинике. Это позволяет полностью очистить пазухи носа от гнойного содержимого, предупредить распространение инфекции. Применяют следующие методы:
- ЯМИК-процедура, или синус-катетер;
- метод перемещения жидкости по Проетцу, «кукушка» – промывание лекарственным препаратом или физраствором с помощью шприца.
Оба способа дискомфортны для пациента, поэтому требуется предварительная подготовка или введение обезболивающих препаратов. Промывание в больнице является прямой альтернативой проколу.
Методика «кукушка» получила такое название из-за того, что во время процедуры требуется проговаривать звук «ку-ку». Это позволяет избежать попадания жидкости в гортань.
Физиотерапия
Назначается для ускорения выздоровления, усиления эффективности медикаментозной терапии. Физиологические методы снижают выраженность воспаления, а также снижают риск распространения инфекции. Применяются для детей и взрослых, рекомендуются и в период беременности. Используют следующие способы:
- электрофорез;
- магнитотерапия;
- ингаляции;
- ультратонотерапия.


Выбор конкретного метода зависит от оснащенности поликлиники, состояния здоровья и формы синусита. Количество процедур варьируется от 5 до 15, курс лечения может продолжаться до нескольких месяцев.
Народные средства
Домашние способы лечения не являются самостоятельным методом, выступают только в качестве дополнения при консервативной терапии. Усиливают действие медикаментов, укрепляют иммунитет и снижают выраженность симптоматики. При гайморите можно использовать следующие народные средства:
Плюс домашней медицины – возможность применения в любом возрасте, небольшое количество противопоказаний. При использовании натуральных продуктов следует учитывать наличие аллергии, чувствительности организма к компонентам состава.
Для приготовления народных средств активно применяют эфирные масла. Их можно использовать для приготовления капель, ингаляций или промывания.
Операции
Хирургическое вмешательство требуется при запущенной стадии синусита, наличии гнойных образований в пазухе. Реже операции назначают при острой фазе болезни для экстренного облегчения состояния пациента. Применяют следующие методы:
- прокол;
- эндоскопическое вмешательство;
- гайморотомия.


Все три способа направлены на очищение носа от экссудата. Отличаются только технологией проведения, вероятностью побочных эффектов и типом вмешательства. Главный недостаток операций при гайморите – риск рецидива даже после полного выздоровления.
Можно ли не удалять зуб при зубном гайморите
Сохранение собственного зуба возможно даже при хронизации синусита. Это допустимо, если удалось полностью избавиться от инфекции, а корни находятся в удалении от стенок гайморовой пазухи. Такая ситуация встречается редко, поэтому во избежание рецидива зуб рекомендуется удалять. В дальнейшем требуется регулярно посещать стоматолога, своевременно лечить кариес и респираторные заболевания.
Какое лечение назначает стоматолог
Консервативная терапия максиллита подразумевает и стоматологическое лечение. Основные методы:
- полное очищение кариозное полости, установка постоянной пломбы;
- удаление прикорневой кисты;
- пластика лунки после хирургического вмешательства;
- резекция верхушки корня и ретроградное пломбирование.
Помимо этого, только стоматолог может грамотно диагностировать состояние верхней челюсти, дать оценку о причинах развития гайморита в данном случае. Поскольку моляры находятся в труднодоступных местах, требуется регулярный врачебный осмотр этих зубов, что позволяет избежать рецидива.
Видео
В данном видео вам расскажут про одонтогенный гайморит, его симптомы и лечение.
Итог
- Одотогенный гайморит – воспалительный процесс в пазухе носа, вызванный стоматологическими проблемами.
- Может протекать в острой и хронической форме. Для болезни характерна острая боль в области верхней челюсти, заложенность носа и выделение гнойного экссудата.
- Основные причины развития зубного максиллита – околодесневая киста, некачественное лечение и протезирование, запущенный кариес на молярах.
- В рамках медикаментозногоа лечения назначают антибиотики, сосудосуживающие капли и антигистаминные препараты. В качестве дополнительных способов терапии применяют массаж от заложенности носа, народные средства.
- Операция требуется при запущенных случаях, обилии гноя в пазухе носа. Основные хирургические методы – прокол, эндоскопия и гайморотомия.
doklor.com
Лечение одонтогенного гайморита и верхнечелюстного синусита 2019
Одонтогенный гайморит – это одна из самых нетипичных форм верхнечелюстного синусита. Ее особенностью является то, что она не имеет отношения к респираторному и вообще простудному пути проникновения возбудителя. Инфекция проникает в пазуху не через соустье, а сквозь тонкую перемычку между придаточной камерой и ротовой полостью. Лечение одонтогенного гайморита производится совместно отоларингологом и стоматологом.
Содержание статьи
Причины развития заболевания и его виды
 Одонтогенный синусит – это воспалительный процесс слизистых оболочек придаточных камер носа, развивающийся вследствие перехода инфекции от больного зуба верхней челюсти. Причин может быть несколько:
Одонтогенный синусит – это воспалительный процесс слизистых оболочек придаточных камер носа, развивающийся вследствие перехода инфекции от больного зуба верхней челюсти. Причин может быть несколько:
- Ошибка стоматолога при установке пломбы. Корни жевательных зубов верхней челюсти часто расположены близко от гайморовой пазухи, иногда даже выступая в нее. Иногда неопытный врач, чистя и пломбируя зубной канал, может через него занести в воздухоносный карман часть пломбировочного материала. Пломба, оказавшаяся вне зуба, идентифицируется организмом в качестве инородного тела, и запускается защитный механизм, который провоцирует воспалительный процесс.
- Неудачное удаление больного зуба. Во время удаления зуба часть корня может отколоться и проникнуть в придаточный карман. Если же корень выступает в пазуху, то после удаления образуется свищ, который становится воротами для распространения патогенов из ротовой полости. Тем же может закончиться и некачественная установка имплантата.
- Недостаточный уход за ротовой полостью. Большинство людей не уделяют уходу за зубами достаточно внимания, ограничиваясь лишь их ежедневной чисткой. Из-за этого развиваются болезни зубов, которые могут обостриться в любой момент. Желание при появлении неприятных симптомов оттянуть поход к стоматологу до последнего может закончиться синуситом, особенно если поражен нерв.
Болезнями зубов, которые могут стать причиной одонтогенного синусита:
- глубокий запущенный кариес или пульпит верхних премоляров и моляров;
- нагноение зубной кисты;
- периодонтит;
- пародонтоз;
- остеомиелит;
- опухоль, разрушающая стенку синуса.
Возбудителем в основном является смешанная микрофлора полости рта (стрептококки, энтерококки, стафилококки, диплококки, различные палочки). Недуг может носить острый, подострый и хронический характер. Также разделяют стоматологические синуситы с перфорацией стенки синуса или без нее.
Болезнь может развиваться не сразу после неудачного вмешательства стоматолога, процесс способен запуститься как через несколько дней, так и через полгода после удаления зуба или установки имплантата.
Стадии развития и основные симптомы болезни
Стоматологическим гайморитом болеют взрослые люди, поскольку зубные корни у детей невелики и не достают до нижней стенки синуса. Чаще всего этот вид синусита носит односторонний характер, поражается лишь полость, соприкасающаяся с больным зубом. Перед началом болезни человек часто ощущает боль или воспаление в районе альвеолярного отростка, что может свидетельствовать о распространении болезнетворных бактерий.
Эта разновидность верхнечелюстного синусита проходит через две стадии развития:
- серозную, при которой идет острое воспаление, расширение сосудов, отек тканей и наполнение жидкостью клеток;
- гнойную, когда слизь накапливается, появляется гной и интоксикация организма.
Недуг в острой форме отличается такими характерными симптомами:
- Заложенность (чаще односторонняя) и усложненное носовое дыхание.
- Выделения из носа сначала водянистые и прозрачные, позже – с примесью гноя, имеют неприятный запах.
- Боль может охватывать как всю голову, так и отдельные ее части (десну, глаз, зуб, щеку), носит ноющий тупой характер.
- Лихорадка, высокая температура (до 39 градусов), иногда светобоязнь, слезотечение.
- Общая слабость, нарушения сна, отсутствие аппетита.
- Болезненность зубов при пережевывании пищи.
- Воспаление десен, наличие на них небольших язвочек.
- Гнилостный запах из ротовой полости.
- Воспаленные лимфатические узлы.
- Нарушение обоняния.
- Припухлость щеки в районе пораженной камеры.
 В случае, когда лечение было недостаточно квалифицированным, а источник инфекции (пораженный зуб, пломбировочный материал) не был удален, то развивается хроническая форма синусита. Она характеризуется частой болью в инфицированном зубе, повышенной утомляемостью, снижением работоспособности. Иногда проявляются головные боли, гнойные выделения из назальных ходов, ухудшение обоняния, чувство заложенности. Этот вид болезни может рецидивировать от переохлаждения, респираторных заболеваний, других патологий. Часто хроническая форма стоматологического гайморита протекает практически бессимптомно.
В случае, когда лечение было недостаточно квалифицированным, а источник инфекции (пораженный зуб, пломбировочный материал) не был удален, то развивается хроническая форма синусита. Она характеризуется частой болью в инфицированном зубе, повышенной утомляемостью, снижением работоспособности. Иногда проявляются головные боли, гнойные выделения из назальных ходов, ухудшение обоняния, чувство заложенности. Этот вид болезни может рецидивировать от переохлаждения, респираторных заболеваний, других патологий. Часто хроническая форма стоматологического гайморита протекает практически бессимптомно.
Диагностика стоматологического синусита
Выявить признаки синусита, являющегося следствием проблем в ротовой полости, может как отоларинголог, так и стоматолог, который обнаруживает признаки периодонтита, кисту корня зуба или наличие воспаленной ткани около имплантата.
После опроса пациента и сбора анамнеза ЛОР осуществляет ряд действий для установления точного диагноза. При этом он выбирает процедуры, исходя из показаний и наличия необходимого оборудования в больнице.
- Пальпация щеки в районе пораженной пазухи вызывает резкую боль.
- Риноскопия показывает опухлость нижней и средней части назальной полости со стороны пораженного придаточного кармана, иногда замечается гной вперемешку со слизью.
- Рентгенография (прицельная или панорамная) показывает затемнение в пораженной камере и больной зуб.
- Компьютерная томография позволяет разглядеть наличие в пазухе инородных предметов.
- Эндоскопия применяется в случаях, когда компьютерные способы не позволяют распознать истинную картину заболевания. Тонкий эндоскоп вводится через соустье или перфорированное дно синуса и дает детальную информацию о протекающем процессе.
- Пункция (лечебно-диагностическая или диагностическая) с последующим направлением содержимого камеры на бактериологический анализ.
- Анализ крови (общий) свидетельствует о повышенном СОЭ и нейтрофильном лейкоцитозе.
Санация ротовой полости как первый этап лечения
Лечение одонтогенного синусита состоит из двух основных обязательных этапов: устранение первичного источника инфекции и последующее лечение воспалительных явлений в воздухоносном кармане. При этом требуется постоянное сотрудничество специалистов отоларингологического и стоматологического отделений больницы. Если же такового сотрудничества нет, то может случиться, что не все необходимые мероприятия будут выполнены, и останется угроза повторного развития недуга.
Сначала производится санация ротовой полости, которая может включать в себя:
- Иссечение кисты или гранулемы с зубного корня.
- Извлечение имплантата.
- Удаление или лечение больного зуба. Чаще всего, несмотря на желание пациента сохранить зуб, он удаляется, поскольку даже самое современное лечение не может гарантировать полного уничтожения болезнетворных микроорганизмов в корневых каналах, нервах и окружающих тканях. Неудачное лечение будет вызывать новые вспышки инфекции и длительное перелечивание.
- Вскрытие абсцесса и обеспечение необходимого дренажа при остеомиелите или периостите.
В случае наличия перфорации после удаления зуба или имплантата, ее необходимо перекрыть во избежание перехода бактерий между пустотами. Как правило, такие свищи закрываются слизистыми покровами из ротовой полости.
Консервативная терапия стоматологического синусита
После завершения процесса санации полости рта дальнейшее лечение проводит отоларинголог. Если воспалительный процесс в придаточном кармане ограничивается отеком слизистых покровов, то при таком одонтогенном гайморите лечение проводится при помощи антибиотиков, впрыскивания лекарств и регулярных промываний.
- Антибиотикотерапия. Антибиотики подбираются лечащим врачом на основании данных бактериологического посева или же эмпирическим путем с учетом данных об основных возбудителях, отмеченных в регионе. Чаще всего выбор сводится к респираторным фторхинолонам или защищенным пенициллинам. Назначаются такие препараты общего действия, как Амоксициллин, Аугментин, Сумамед, Цефтриаксон. Местные антибиотики вводятся обычно при проведении пункции.
- Деконгестанты. При заложенности носа прописываются местные сосудосуживающие средства в виде
 капель и спреев (Галазолин, Нафтизин, Риназолин, Тизин, Оксиметазолин). Они вводятся только в тот назальный ход, который заложен.
капель и спреев (Галазолин, Нафтизин, Риназолин, Тизин, Оксиметазолин). Они вводятся только в тот назальный ход, который заложен. - Антигистаминные препараты. Применяются при системной терапии для уменьшения отечности слизистой оболочки (Лоратадин, Супрастин, Диазолин).
- Антисептические и антибактериальные средства в виде капель и орошений носовых ходов (Мирамистин, Биопарокс, Изофра, Полидекса).
- Промывания назальной полости и воздухоносных карманов с применением метода перемежающегося давления (ЯМИК-катетирование) или перемещения жидкостей («кукушка»). Эти процедуры проводятся в медицинских учреждениях под контролем специалистов. Исключение составляет лишь наличие в пазухе постороннего предмета. Обычные домашние полоскания не приносят должного эффекта.
- Физиотерапевтические процедуры способствуют ускоренному и более эффективному восстановлению эпителиальных тканей. Применяются УВЧ-терапия, электрофорез, солевая и фототерапия.
Хирургические способы лечения одонтогенного синусита
Часто консервативная терапия при зубном синусите не дает должного эффекта. Именно для этой формы гайморита свойственно оперативное вмешательство для очищения слизистых оболочек и удаления посторонних предметов.
Прокол гайморовой пазухи при стоматологическом синусите нужен в большинстве случаев. Пункция обеспечивает отвод накопившегося гнойного экссудата и доставку необходимого лечебного раствора из антибиотика, антисептика и ферментов непосредственно по адресу. Несмотря на дурную славу, прокол с использованием иглы Куликовского под местной анестезией практически безболезнен. Пациент чувствует лишь кратковременное неприятное ощущение распирания изнутри камеры во время нагнетания в нее жидкости. Жидкость со слизистыми накоплениями удаляется через рот.
В большинстве случаев нескольких пункций в сочетании с медикаментозной терапией достаточно для того, чтобы победить болезнь. Однако прокол имеет и свои слабые стороны, поэтому ряд специалистов относится скептически к его возможностям. При нем невозможно удалить из синуса измененные ткани (кисты, полипы), грибковые массы или инородные тела (отколовшиеся части корня, пломбировочный материал). Пункция с последующим промыванием помогает, только если механизмы естественного очищения пазухи сохранены, в противном случае приходится делать более серьезную операцию.
Радикальное хирургическое вмешательство. Удаление патологических тканей и посторонних предметов производится при помощи операции со стороны ротовой полости. Такой метод в различных вариациях используется уже больше века, однако он очень травматичен и имеет много осложнений. Пациент при этом надолго выпадает из обычного ритма жизни.
Под верхней губой делается разрез от второго моляра до латерального резца. После раскрытия слизистых оболочек удаляется часть стенки синуса. Через образовавшееся отверстие производится изъятие инородного тела, и специальными хирургическими инструментами выскабливается патологически измененная слизистая оболочка. Через нос в передней стенке камеры пробивается отверстие для отвода содержимого, в него вставляется марлевая турунда, смоченная в антисептике. После завершения всех манипуляций доктор накладывает швы.
Эндоскопическая операция имеет ряд преимуществ перед радикальным методом. Она осуществляется через естественный соединительный канал (соустье) или через отверстие, образовавшееся при удалении пораженного зуба. Может использоваться как местная анестезия, так и общий наркоз. Тонкие эндоскопы и специальные инструменты дают возможность очистить пазуху, практически не повреждая здоровые ткани, через крохотные доступы. Благодаря этому они безопаснее открытых операций и гораздо легче переносятся пациентами. Госпитализация при эндоскопической операции длится один день, после чего больной только регулярно наблюдается у врача.
Отказ от оперативного вмешательства при одонтогенном гайморите может грозить тяжелыми осложнениями, такими как:
- воспаление лобной и клиновидной пазухи;
- абсцесс десны;
- появление в мягких тканях гнойников;
- флегмона орбиты глаза;
- разрастание тканей (полипов и кист) в придаточном кармане с возможным перерождением их в злокачественные новообразования;
- менингит;
- гнойное поражение мозга.
Источники: medscape.com, health.harvard.edu, medicalnewstoday.com.
fishing-tackle.ru
 капель и спреев (Галазолин, Нафтизин, Риназолин, Тизин, Оксиметазолин). Они вводятся только в тот назальный ход, который заложен.
капель и спреев (Галазолин, Нафтизин, Риназолин, Тизин, Оксиметазолин). Они вводятся только в тот назальный ход, который заложен.